GLP-1 a Frequenza Ridotta: Si Può Mantenere il Beneficio riducendo il dosaggio ?
Wong et al. (Obesity, 2026) hanno condotto una serie di casi retrospettiva su 30 adulti in trattamento con semaglutide o tirzepatide, che dopo aver raggiunto un plateau stabile del peso in terapia settimanale sono passati a un regime a frequenza ridotta — nella maggior parte dei casi ogni due settimane — mantenendo la stessa dose efficace.
I risultati mostrano che questo approccio di de-escalation non solo non ha causato recupero di peso, ma ha prodotto un'ulteriore riduzione ponderale media del 2,3% (da 74,1 a 72,4 kg, p<0,01), con BMI finale medio di 24,6 kg/m². La composizione corporea è migliorata ulteriormente — con riduzione della massa grassa e stabilizzazione della massa muscolare — e tutti i parametri metabolici migliorati con la terapia settimanale (HbA1c, trigliceridi, pressione arteriosa) si sono mantenuti stabili. L'HDL ha addirittura migliorato significativamente proprio durante la fase a frequenza ridotta (p<0,001).
Tuttavia, lo studio fornisce la prima evidenza pubblicata a supporto della de-escalation strutturata come strategia praticabile per ridurre costi, migliorare l'aderenza e rispondere alla domanda più comune dei pazienti: "Devo prenderlo per sempre?"
GLP-1 e binge eating: nuove prospettive terapeutiche tra neuroscienze e metabolismo
Il sistema GLP-1 rappresenta un innovativo collegamento tra regolazione metabolica e controllo neurobiologico del comportamento alimentare. Le evidenze più recenti suggeriscono che gli agonisti del recettore GLP-1 possano ridurre la frequenza delle abbuffate, migliorare la sazietà e modulare i circuiti della ricompensa coinvolti nel binge eating. Sebbene siano necessari studi clinici di più ampia scala, questi farmaci mostrano un profilo di sicurezza favorevole e possono integrare efficacemente un percorso terapeutico multidisciplinare per BED e bulimia nervosa.
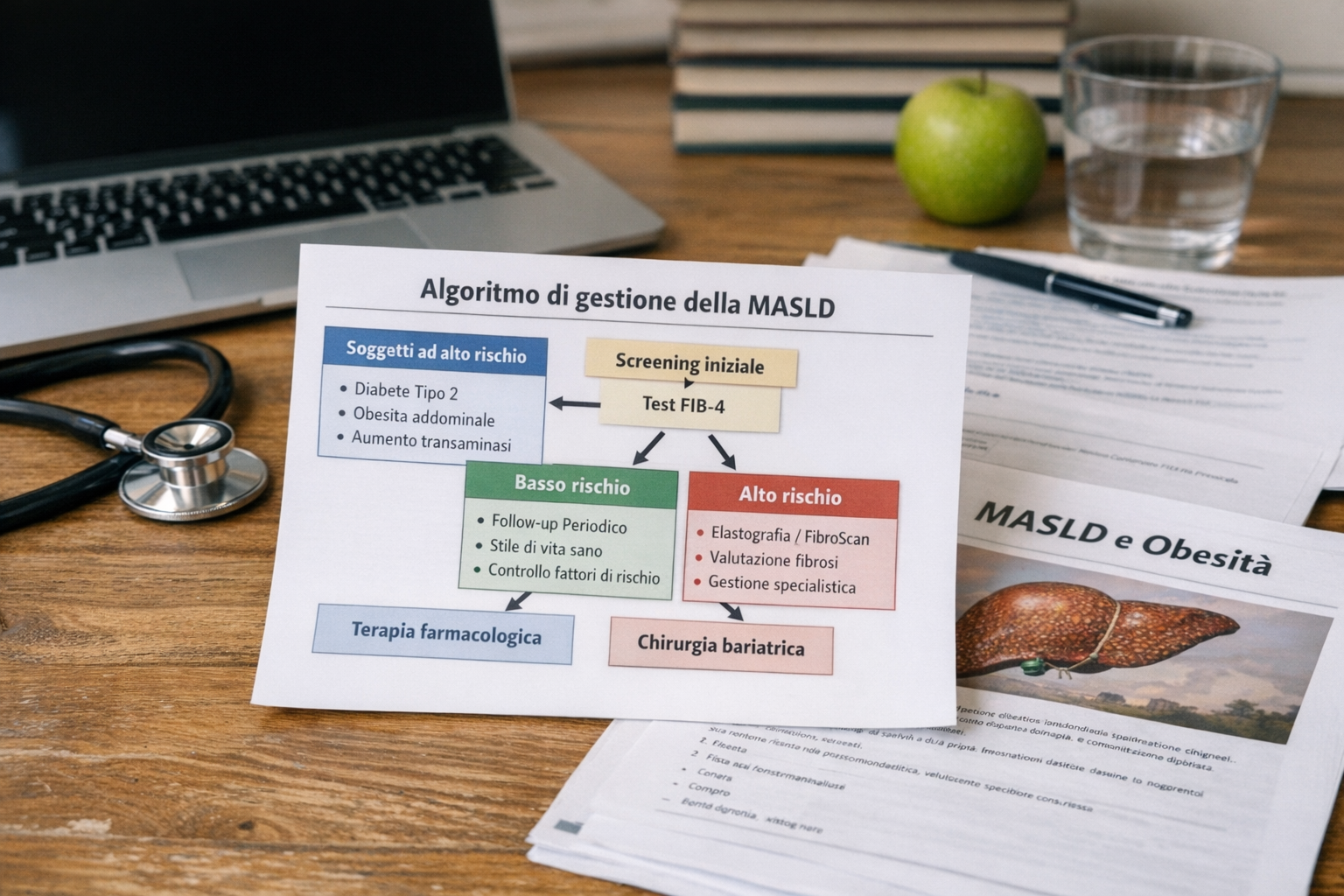
MASLD: le Linee Guida Europee 2024
Le Linee Guida congiunte EASL–EASD–EASO 2024 introducono il termine MASLD per definire la steatosi epatica associata a disfunzione metabolica. Il documento sottolinea il ruolo centrale di obesità e diabete tipo 2 nella progressione verso fibrosi e cirrosi, raccomanda strategie di screening mirato nei soggetti a rischio e conferma la perdita di peso come intervento terapeutico fondamentale. Vengono inoltre riconosciute nuove opzioni farmacologiche e l’importanza di un approccio multidisciplinare nella gestione della malattia.
Dimagrire è difficile, mantenerlo di più: come l’esercizio aumenta il GLP-1 naturale e riduce la fame
Un recente studio pubblicato su Obesity mostra che un anno di esercizio fisico dopo una significativa perdita di peso aumenta la secrezione naturale di GLP-1 nella fase tardiva post-prandiale. Questo meccanismo può contribuire a ridurre l’aumento della fame dopo il dimagrimento e a prevenire il recupero del peso. A differenza dei farmaci agonisti del GLP-1, l’attività fisica stimola il GLP-1 endogeno, rafforzando il ruolo dell’esercizio come strumento chiave nel mantenimento del peso a lungo termine.
Apnea ostruttiva del sonno (OSA): una patologia cronica spesso sottodiagnosticata
L’apnea ostruttiva del sonno (OSAS) è un disturbo respiratorio del sonno caratterizzato da episodi ripetuti di collasso delle vie aeree superiori, con riduzione dell’ossigenazione e frammentazione del sonno. Spesso sottodiagnosticata, può manifestarsi con russamento, apnee notturne, sonnolenza diurna e riduzione delle funzioni cognitive.
L’OSAS è associata a un aumentato rischio cardiovascolare e metabolico, in particolare in presenza di obesità. La diagnosi si basa sulla polisonnografia, mentre il trattamento varia in base alla gravità e include CPAP, interventi sullo stile di vita, dispositivi orali e, in casi selezionati, approcci chirurgici e farmacologici. Un riconoscimento precoce e una gestione personalizzata sono fondamentali per migliorare prognosi e qualità di vita.
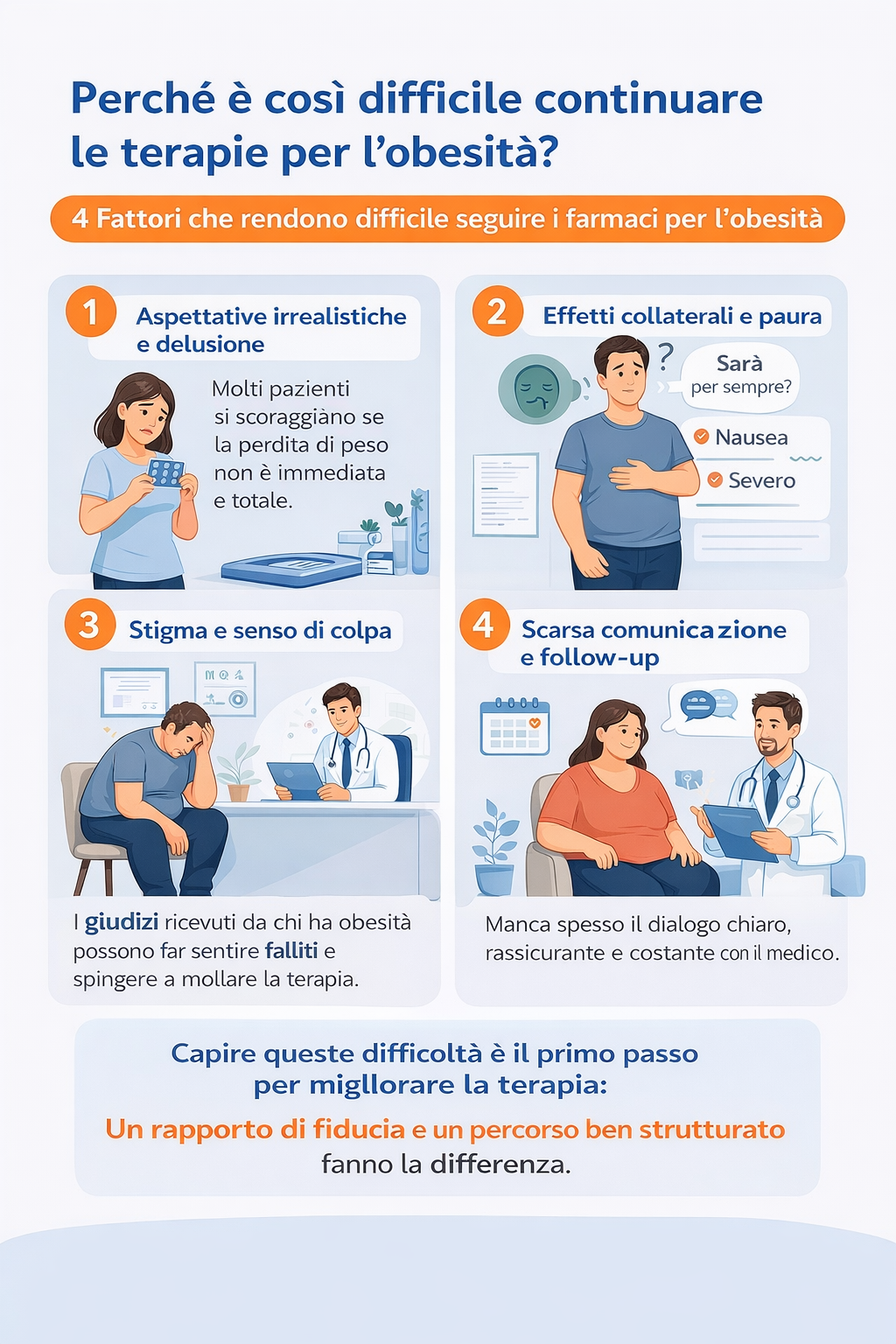
Perché è così difficile continuare le terapie per l’obesità?
Perché molti pazienti interrompono i farmaci per l’obesità? Una review internazionale analizza i principali fattori che influenzano l’aderenza terapeutica e spiega come migliorare l’efficacia delle cure nel lungo periodo.
Semaglutide e visite online: cosa ci dice davvero la medicina reale
Un ampio studio di real-world evidence ha analizzato l’efficacia e la sicurezza del semaglutide in oltre 4.500 pazienti con sovrappeso e obesità seguiti tramite percorsi di telemedicina. I risultati mostrano una perdita di peso clinicamente significativa, paragonabile a quella osservata negli studi clinici tradizionali, con un profilo di sicurezza coerente e prevedibile. L’analisi conferma che la gestione dell’obesità può essere efficace anche online, a condizione che il percorso sia strutturato, medicalmente supervisionato e basato sulle evidenze scientifiche. La telemedicina emerge così come uno strumento valido per ampliare l’accesso alle cure, senza compromettere qualità e sicurezza.
Food Noise: dal sintomo soggettivo ad aspetto chiave nella gestione dell’obesità
Il food noise è un nuovo costrutto clinico che descrive pensieri continui, intrusivi e indesiderati sul cibo. Gli studi recenti propongono una definizione scientifica e uno strumento di misurazione dedicato (RAID-FN Inventory). Il fenomeno è collegato alla reattività agli stimoli alimentari (modello CIRO), ai circuiti neurobiologici del reward e ai segnali intestinali come GLP-1. Le evidenze preliminari suggeriscono che gli agonisti del recettore GLP-1 possono ridurre significativamente il food noise, migliorando controllo dell’appetito, aderenza terapeutica e qualità di vita. Pur restando necessarie ulteriori ricerche, il food noise emerge come parametro clinico rilevante per personalizzare i percorsi di cura nell’obesità.
Genetica, Epigenetica e Trasmissione Transgenerazionale dell’Obesità nei Bambini: Cosa Dice Davvero la Scienza
L’obesità infantile non è causata solo da dieta o stile di vita, ma da una complessa interazione tra genetica, epigenetica e ambiente familiare. Varianti genetiche come quelle del gene FTO aumentano la predisposizione, mentre fattori epigenetici — alimentazione materna, obesità dei genitori, diabete gestazionale ed esposizioni ambientali — possono modificare l’espressione dei geni già prima della nascita.
La ricerca mostra che queste alterazioni possono essere ereditate anche dalle generazioni successive, influenzando metabolismo, regolazione dell’appetito e sviluppo del tessuto adiposo.
Comprendere questi meccanismi aiuta a identificare precocemente i bambini a rischio e a sviluppare strategie preventive mirate attraverso interventi su genitori, gravidanza e primi anni di vita.
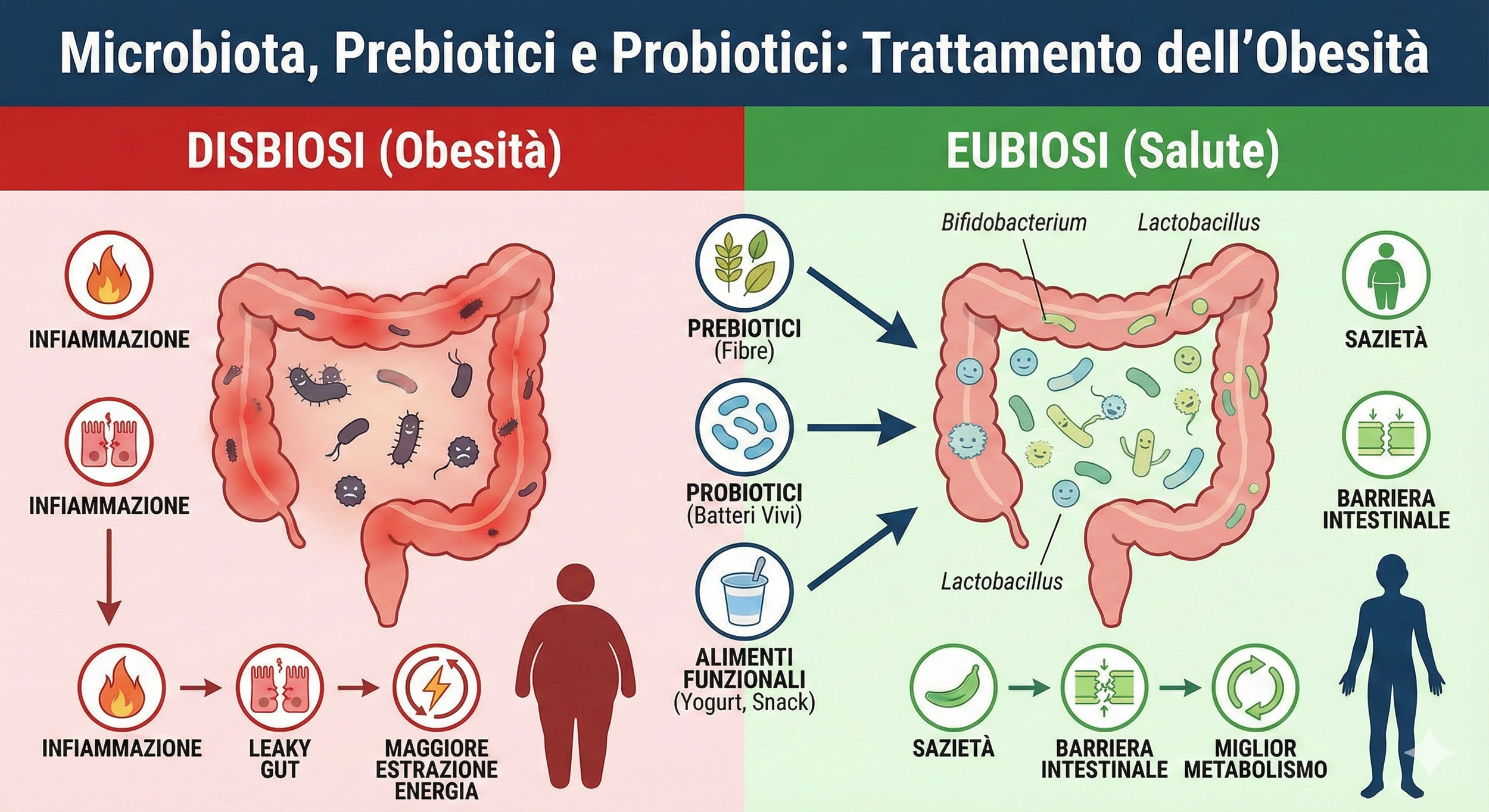
Microbiota, Prebiotici e Probiotici: Come Possono Aiutare nel Trattamento dell’Obesità
Il microbiota intestinale svolge un ruolo fondamentale nella regolazione del peso corporeo e del metabolismo. Studi recenti dimostrano che prebiotici e probiotici possono contribuire a migliorare obesità e sindrome metabolica attraverso la modulazione della flora intestinale.
I prebiotici (inulina, FOS, GOS, XOS) favoriscono la crescita di batteri benefici, aumentano la produzione di acidi grassi a corta catena e potenziano gli ormoni della sazietà come GLP-1 e PYY.
I probiotici, in particolare ceppi come Lactobacillus gasseri, L. rhamnosus e Bifidobacterium breve, mostrano effetti positivi su peso, infiammazione e sensibilità insulinica.
L’integrazione tramite alimenti funzionali (yogurt, prodotti fermentati, formulazioni simbiotiche) migliora la tollerabilità e potenzia l’efficacia clinica.
Nel complesso, la modulazione mirata del microbiota rappresenta un approccio naturale e promettente per supportare i trattamenti dell’obesità, accanto a dieta, attività fisica e terapie farmacologiche.
🎄 Il miglior ingrediente per la tua salute questo Natale? La Serenità.
Avete impostato il navigatore della vostra vita su 'Salute', ma temete che il Natale sia un pericoloso incidente di percorso? Spesso trattiamo le festività come un ostacolo alla dieta, vivendole con ansia e calcolatrice alla mano. Ma immaginate di guidare in autostrada per mesi senza mai fermarvi: il motore finirebbe per fondere. In questo articolo di auguri, vi invito a cambiare prospettiva: scoprite perché il Natale non è una deviazione, ma una fondamentale 'sosta panoramica' che serve al vostro metabolismo e alla vostra mente per ripartire più forti di prima.
GLP-1 e Malattie Infiammatorie Croniche Intestinali: cosa dice la nuova meta-analisi del 2025
La nuova meta-analisi 2025 conferma che i farmaci GLP-1 receptor agonists (GLP-1 RA), come semaglutide e liraglutide, sono efficaci e sicuri nei pazienti con malattie infiammatorie croniche intestinali (IBD), incluse Malattia di Crohn e Rettocolite Ulcerosa.
I GLP-1 favoriscono una perdita di peso significativa, con una riduzione media di −5,71 kg e −2,18 kg/m² di BMI, senza aumentare il rischio di riacutizzazioni della malattia.
Gli studi mostrano che la terapia non altera glicemia o profilo lipidico e presenta una buona tollerabilità (nausea, diarrea e stipsi sono gli effetti collaterali più frequenti).
Oltre al controllo del peso, i GLP-1 potrebbero offrire effetti benefici sull’intestino: riduzione dell’infiammazione, miglioramento della barriera mucosa e modulazione del microbiota.
Queste evidenze suggeriscono che i GLP-1 rappresentano una soluzione terapeutica valida per gestire l’obesità nei pazienti con IBD, con potenziali vantaggi anche sul decorso clinico.
Eloralintide: una nuova frontiera terapeutica contro l’obesità grazie all’amylina
Eloralintide è un innovativo agonista dell’amylina progettato per il trattamento dell’obesità. Agendo selettivamente sul recettore AMY1R, riduce l’appetito, favorisce la perdita di peso e colpisce soprattutto la massa grassa, mostrando un potenziale superiore rispetto agli agonisti non selettivi. I primi studi clinici dimostrano un’ottima tollerabilità, una lunga durata d’azione e una riduzione del peso fino al 4,4% in sole quattro settimane. Ecco come funziona, perché è considerato un farmaco promettente e quali sviluppi clinici sono in corso.
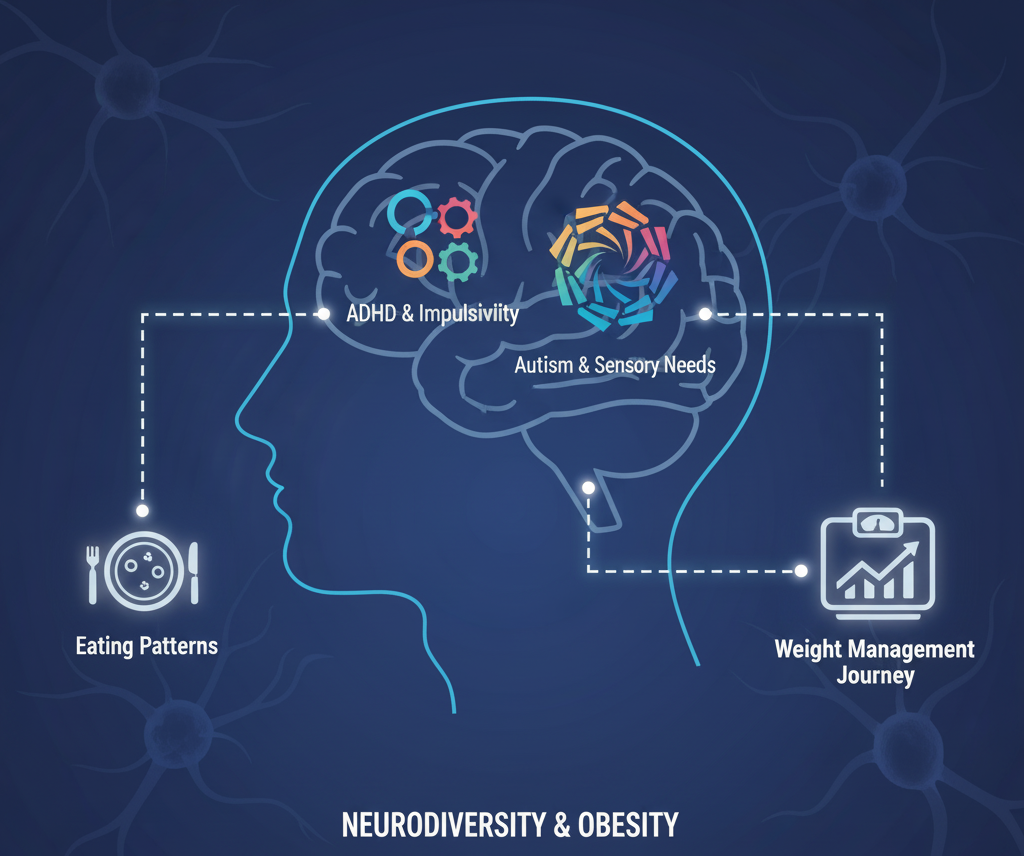
Obesity Is Not the Same for Everyone: The Hidden Role of Autism and ADHD in Treatment Response
A recent scoping review published in Nutrients examines the link between neurodiversity—specifically ADHD and autism—and obesity in adults. The findings show that ADHD is significantly overrepresented in adults with obesity, shaping a distinct clinical profile marked by impulsivity, emotional dysregulation, eating disorders, and poorer quality of life. These patients also show worse outcomes with standard behavioral and pharmacological weight-loss treatments.
By contrast, ADHD-specific medications appear to support meaningful weight loss. Bariatric surgery remains effective, but patients with ADHD face higher complication rates and lower adherence to follow-up.
The review also highlights a major research gap: despite clinical relevance, there is almost no evidence on autism and obesity in adults.
Overall, the study underscores the need for personalized, neurodiversity-informed obesity care, rather than relying solely on traditional weight-loss strategies.
L'Obesità non è uguale per tutti: Il Ruolo Nascosto di Autismo e ADHD nei Trattamenti
Una nuova scoping review pubblicata su Nutrients analizza il legame tra obesità negli adulti, ADHD e autismo. L'analisi di 31 studi evidenzia una significativa prevalenza di ADHD nei pazienti con obesità , spesso associata a uno status socioeconomico inferiore e a una peggiore qualità della vita.
I pazienti con ADHD mostrano tassi più elevati di impulsività , disturbi alimentari (come binge eating e dipendenza da cibo) , e psicopatologia (ansia, depressione).
Per quanto riguarda i trattamenti per l'obesità:
I programmi comportamentali (dieta/esercizio) hanno mostrato esiti peggiori.
La farmacoterapia per l'obesità ha portato a una minore perdita di BMI.
Il trattamento con farmaci specifici per l'ADHD si è dimostrato efficace per la perdita di peso.
La chirurgia bariatrica ha prodotto una perdita di peso comparabile ai pazienti non-ADHD, ma con maggiori complicazioni e minore aderenza ai follow-up.
La revisione evidenzia infine un grave vuoto di ricerca sull'intersezione tra autismo e obesità negli adulti.
Telemedicina e Gestione del Peso: Chi Sono i Pazienti che Scelgono l'Online?
Un nuovo studio osservazionale su 20.000 pazienti analizza l'efficacia della telemedicina direct-to-consumer (DTC) per la gestione del peso. Lo studio, focalizzato su pazienti a cui è stato prescritto Plenity (un idrogel orale superassorbente, OSH) , dimostra che la telemedicina è un canale valido ed efficace per fornire accesso alle cure. Un dato chiave è che quasi un terzo del campione (32,13%) era costituito da pazienti con preobesità (BMI 25-29.9)4. Questo rivela che la telemedicina sta raggiungendo una popolazione "sottotrattata" che cerca attivamente un intervento precoce per prevenire la progressione verso l'obesità.
Diarrea dopo chirurgia bariatrica: cause, diagnosi e trattamento
La diarrea dopo chirurgia bariatrica è una complicanza frequente, soprattutto dopo interventi con componente malassorbitiva come bypass gastrico (RYGB) e BPD. Le cause sono molteplici: cambiamenti alimentari, malassorbimento di carboidrati (lattosio, fruttosio), alterazioni del microbiota, SIBO, insufficienza pancreatica esocrina, bile acid malabsorption, dumping syndrome e malattie intestinali non diagnosticate. L’anatomia modificata rende complessa la diagnosi, limitando test convenzionali e richiedendo spesso un approccio terapeutico empirico. I trattamenti includono modifiche dietetiche, enzimi pancreatici, probiotici, antibiotici, colestiramina e supplementazioni nutrizionali. Riconoscere precocemente le cause permette di migliorare la qualità di vita, prevenire carenze e ottimizzare i risultati dell’intervento bariatrico. Questo articolo analizza le principali cause, gli strumenti diagnostici e le opzioni terapeutiche più efficaci per gestire la diarrea nel post-operatorio.
Un Nuovo Approccio alla Perdita di Peso: Arriva Plenity®
Plenity è un'opzione innovativa per la gestione del peso, approvata dalla FDA statunitense come dispositivo medico e non come farmaco. È indicato per adulti in sovrappeso e obesi con un Indice di Massa Corporea (BMI) compreso tra 25 e 40 kg/m², da usare in associazione a dieta ed esercizio fisico. A differenza di molti farmaci, è indicato anche per BMI 25 senza comorbidità.
Il prodotto agisce in modo meccanico e nonsistemico (non viene assorbito). Le capsule, composte da cellulosa e acido citrico, rilasciano migliaia di particelle di idrogel superassorbente nello stomaco.
Azione: Le particelle assorbono acqua, espandendosi fino a occupare circa un quarto del volume dello stomaco.
Effetto: Si mescolano con il cibo, aumentando il volume e la viscosità, promuovendo così una sensazione di sazietà e pienezza.
Eliminazione: L'idrogel viene poi scomposto nell'intestino crasso ed espulso attraverso le feci.
Semaglutide: nuove evidenze sui benefici cardiovascolari anche oltre il diabete
Nuove evidenze mostrano che semaglutide riduce significativamente il rischio di eventi cardiovascolari maggiori, inclusi infarto e mortalità cardiovascolare, anche nelle persone con obesità senza diabete. Lo studio conferma il ruolo dei GLP-1 RA nella protezione cardiometabolica, con un profilo di sicurezza favorevole.
Farmaci GLP-1 per l'Obesità? Come Gestire gli Effetti Collaterali più Comuni
La gestione degli effetti collaterali gastrointestinali (GI) degli agonisti del recettore GLP-1 (GLP-1RA), usati per l'obesità e la gestione del peso, è fondamentale per ottimizzare i risultati terapeutici. Le nuove raccomandazioni per la pratica clinica affrontano i sintomi più comuni , tra cui nausea, vomito, diarrea e costipazione.
Questi effetti sono tipicamente lievi o moderati, transitori e si verificano principalmente durante l'aumento della dose. Gli esperti propongono un approccio basato sulle "tre E":
Educazione e Spiegazione: Informare i pazienti sulla natura temporanea dei sintomi e fornire consigli dietetici, come ridurre le dimensioni dei pasti, evitare cibi grassi o speziati e moderare l'alcol.
Escalation (Aumento) della Dose: Seguire la titolazione graduale della dose , considerando un aumento più lento e individualizzato per i pazienti che riportano sintomi.
Gestione Efficace: Adottare un approccio graduale. Per sintomi lievi, iniziare con consigli dietetici (es. più fibre e acqua per la stitichezza). Per sintomi persistenti o severi, mettere in pausa l'aumento della dose , considerare un aggiustamento della dose a un livello inferiore tollerato , o, in rari casi, passare a un GLP-1RA alternativo.